Neer Test Schulter: Anleitung für Profis & Studenten
Du kennst die Situation. Die Sprechstunde läuft, der nächste Patient setzt sich, berichtet über Schmerzen bei Armhebung, und noch bevor du an Bildgebung denkst, läuft innerlich schon dein klinisches Raster an. Bewegungsmuster, Schmerzlokalisation, Ausweichbewegungen, Palpation, aktive und passive Funktion. Und fast immer taucht dabei früher oder später der neer test schulter auf.
Gerade bei Studierenden und jüngeren Kolleginnen und Kollegen sehe ich oft zwei Extreme. Entweder wird der Test zu mechanisch durchgeführt, fast wie auswendig gelernt. Oder er wird wegen seiner Limitationen vorschnell abgewertet. Beides greift zu kurz. Der Neer-Test ist weder ein magischer Beweis noch ein überholtes Relikt. Er ist ein handwerklich anspruchsvoller klinischer Baustein. Wenn du ihn sauber durchführst und richtig einordnest, liefert er dir wertvolle Information.
Der Patient mit Schulterschmerz – Dein erster klinischer Verdacht
Der typische Moment sieht eher so aus: volle Sprechstunde, wenig Zeit, der Patient zeigt auf die laterale Schulter und sagt, dass es vor allem beim Anheben des Arms zieht. Vielleicht berichtet er über Schmerzen beim Jackeanziehen, beim Griff ins obere Regal oder nachts in Seitenlage. Genau in diesem ersten Gespräch formt sich dein klinischer Verdacht, lange bevor du einen einzelnen Test durchführst.
Der Neer-Test gehört in diese frühe Phase der Untersuchung, weil er dir hilft, ein häufiges Beschwerdemuster gezielt zu prüfen. Historisch kommt das nicht zufällig. Charles S. Neer hat die klinische Sicht auf subakromiale Beschwerden geprägt und damit auch den Gedanken, Schmerzen bei forcierter Armhebung nicht isoliert, sondern als Teil eines funktionellen Problems zu verstehen.
Im Alltag ist der Test vor allem dann nützlich, wenn du ihn nicht als Schnellschuss verwendest. Er ist ein Provokationstest. Mehr nicht, aber auch nicht weniger. Ein sauber ausgelöster, dem Patienten vertrauter Schmerz bei passiver Elevation schärft deinen Verdacht auf ein subakromiales Impingement oder eine Beteiligung der Rotatorenmanschette. Er beweist beides nicht.
Genau hier sehe ich bei jüngeren Kolleginnen und Kollegen die häufigsten Fehler. Der Arm wird zu hastig angehoben. Die Skapula läuft frei mit. Der Patient spannt an, weil niemand erklärt hat, was gleich passiert. Dann ist das Ergebnis kaum noch belastbar, und du dokumentierst am Ende mehr die Untersuchersituation als die Schulter des Patienten.
Vor dem ersten Handgriff klärst du für dich drei Punkte:
- Wo sitzt der bekannte Schmerz genau? Ein anterolateraler Schmerz bei Elevation passt klinisch anders als ein diffuser Schmerz im Nacken oder ein klar posterior betonter Befund.
- Wie verhält sich die Skapula? Wenn sie früh ausweicht, verlierst du die Aussage des Tests.
- Ist der Patient entspannt und vorbereitet? Eine kurze Ansage wie „Ich bewege Ihren Arm jetzt passiv, sagen Sie mir bitte sofort, wenn der bekannte Schmerz auftritt“ verbessert die Qualität der Untersuchung deutlich.
Ein weiterer Praxistipp: Achte schon beim Entkleiden, Hinsetzen und spontanen Armgebrauch auf Schonhaltung, Rhythmusstörung und schmerzhafte Zwischenbögen. Das ersetzt keinen Test, aber es gibt dir oft die bessere Ausgangsbasis für seine Einordnung.
Der Wert des Neer-Tests liegt deshalb nicht im simplen Etikett „positiv“ oder „negativ“. Er liegt in der Verbindung aus Anamnese, sauberer Technik und der Frage, ob du wirklich den Schmerz reproduzierst, wegen dem der Patient gekommen ist. Genau so wird aus einem bekannten Lehrbuchtest ein klinisch brauchbares Werkzeug.
Die Anatomie hinter dem Neer-Test verstehen
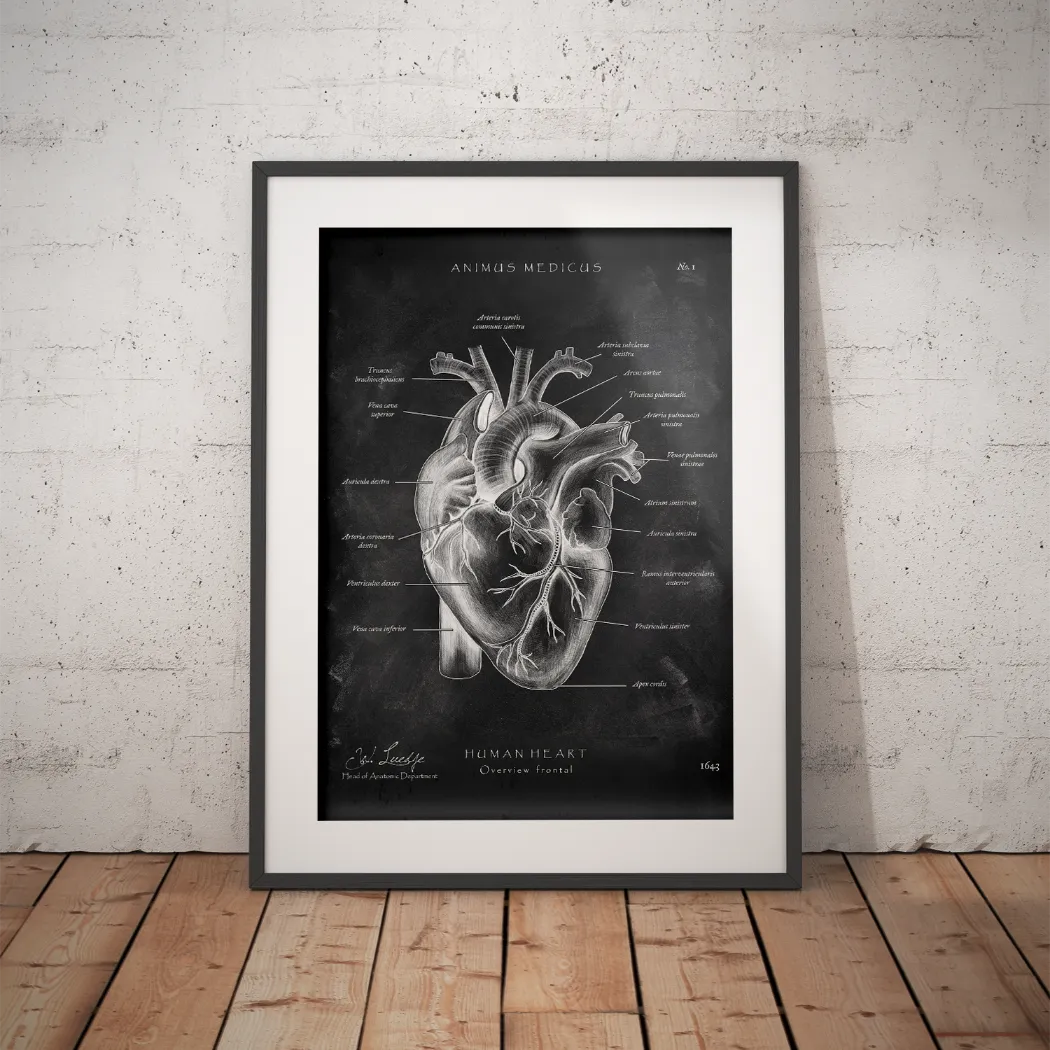
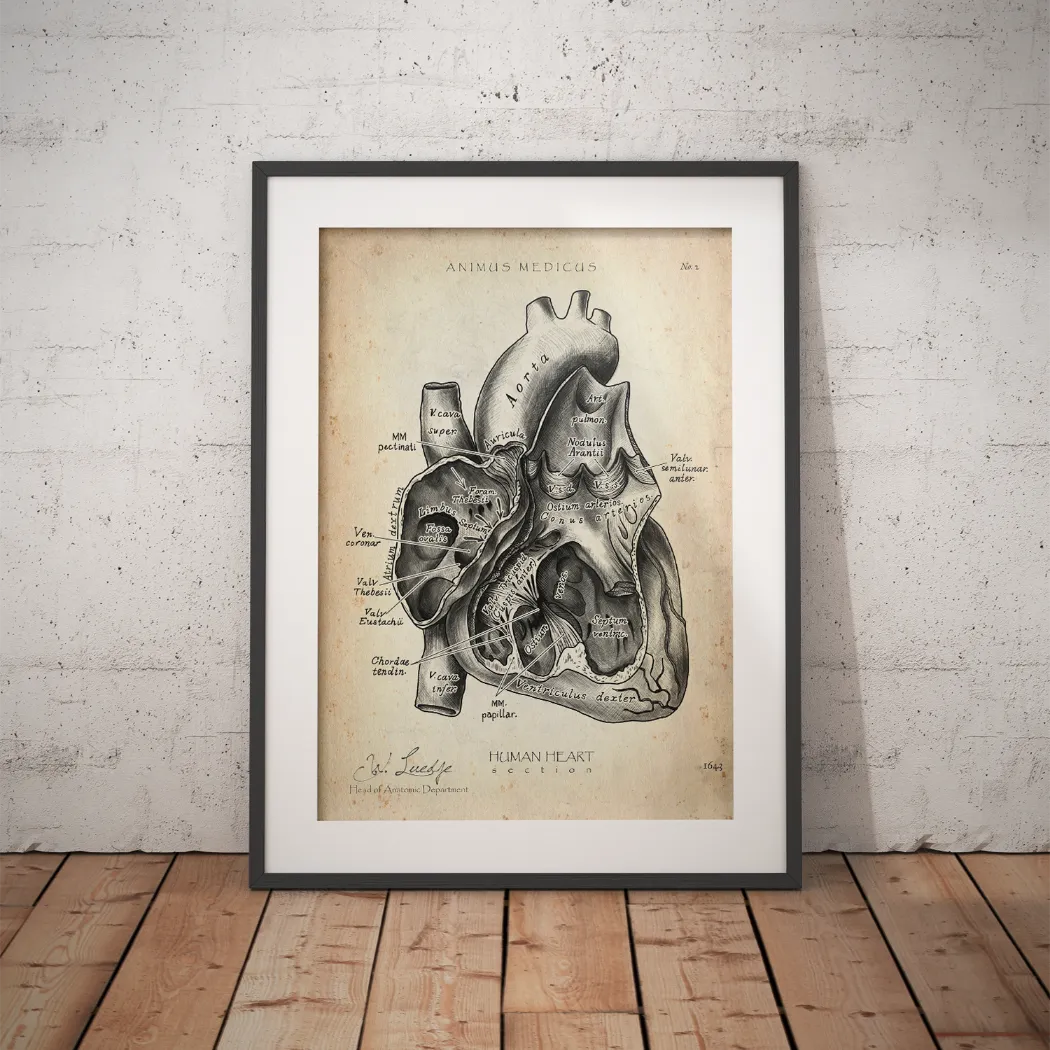
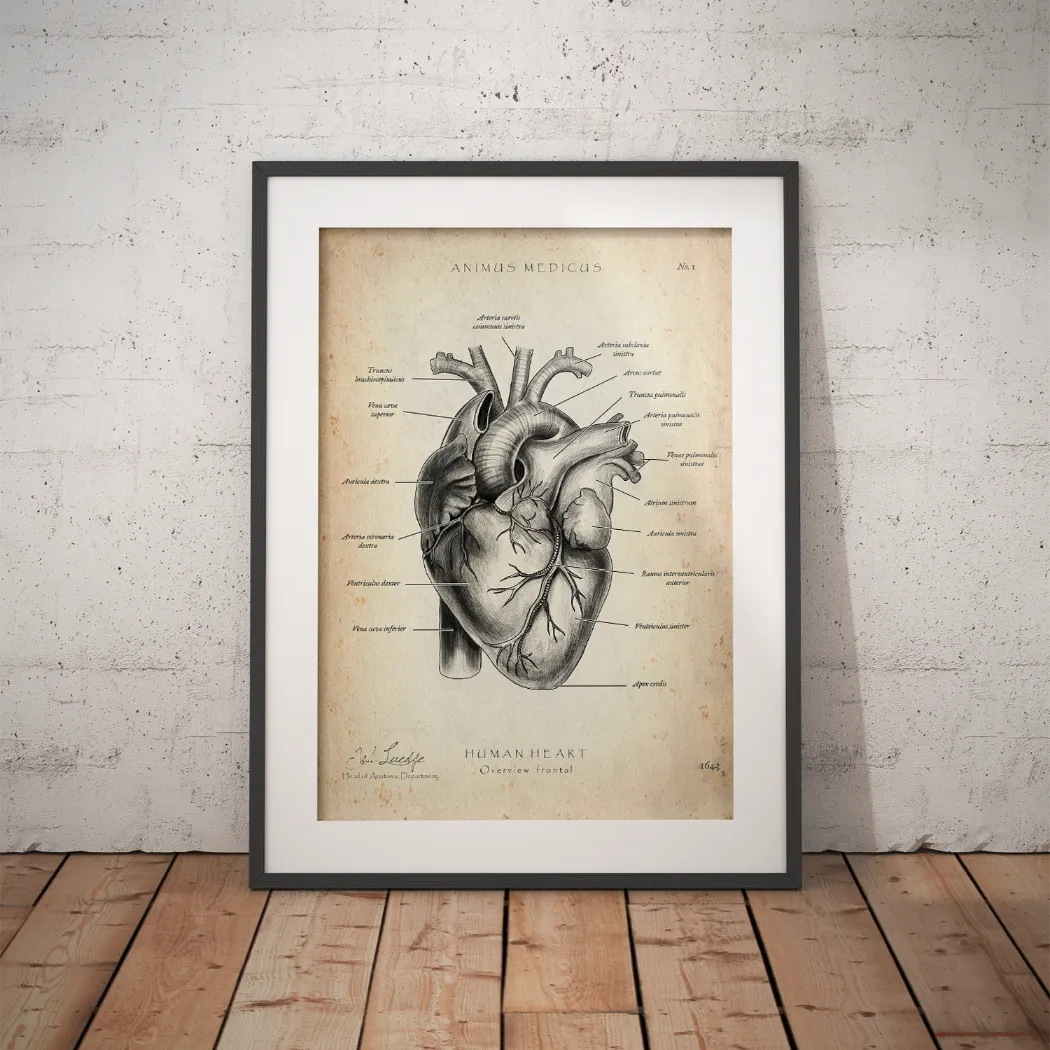
Bevor du den Arm bewegst, solltest du klar sehen, was du eigentlich provozierst. Beim Neer-Test geht es funktionell um den subakromialen Raum und die Strukturen, die bei forcierter passiver Armhebung unter Druck geraten können.

Wenn du dir die Schulter nicht nur als Gelenk, sondern als Engpasssystem vorstellst, wird die Testmechanik sofort logischer. Unter dem Akromion verlaufen Strukturen, die bei der Elevation funktionell gefährdet sind. Besonders relevant sind dabei die Rotatorenmanschette, die subakromialen Weichteile und das Tuberculum majus, das in ungünstiger Stellung näher an das Schulterdach herangeführt wird.
Eine gute visuelle Wiederholung der anatomischen Zusammenhänge findest du auch in diesem Beitrag zur Schulter Anatomie und ihren Sehnen. Gerade in Lehre, Weiterbildung und Patientenaufklärung hilft so eine Darstellung enorm.
Innenrotation ist nicht nur ein Detail
Viele führen den Test formal richtig aus, unterschätzen aber die Bedeutung der Innenrotation. Genau sie bringt das Tuberculum majus in eine Position, in der der Raum unter dem Schulterdach funktionell enger wird. Ohne diese Komponente verliert der Test einen Teil seiner provokativen Schärfe.
Das ist auch der Grund, warum eine schlampige Durchführung so oft zu fragwürdigen Ergebnissen führt. Wenn du nur den Arm nach vorne anhebst, ohne die Stellung von Humerus und Scapula bewusst zu kontrollieren, provozierst du irgendeine Bewegung, aber keinen sauberen Neer-Test.
Welche Strukturen du gedanklich prüfen solltest
In der Praxis hilft eine kleine innere Checkliste. Nicht als starres Schema, sondern als anatomische Orientierung.
- Akromion und korakoakromiales Dach: Hier entsteht der funktionelle Engpass.
- Tuberculum majus: Seine Position bestimmt mit, wie eng es bei der Elevation wird.
- Rotatorenmanschette: Vor allem die Strukturen, die bei subakromialer Enge mechanisch gereizt werden können.
- Bursa subacromialis: Sie ist klinisch relevant, wenn Provokation reproduzierbar Beschwerden auslöst.
Wenn du die Anatomie nicht im Kopf visualisieren kannst, wird deine Testdurchführung ungenau. Die Hand folgt immer dem inneren Bild.
Warum das für die Kommunikation mit Patienten zählt
Jüngere Kolleginnen und Kollegen fokussieren oft stark auf die korrekte Technik, erklären aber zu wenig. Dabei ist genau das ein Punkt, an dem du Professionalität ausstrahlst. Wenn du dem Patienten knapp und verständlich sagst, dass du mit der Bewegung eine Enge unter dem Schulterdach provozierst, steigt die Mitarbeit meist sofort.
Das gilt besonders bei angespannten Patienten. Wer versteht, warum du die Skapula fixierst und den Arm passiv führst, lässt eher los. Und Loslassen ist hier kein Nebenaspekt, sondern Voraussetzung für einen brauchbaren Befund.
Den Neer-Test Schritt für Schritt meistern
Die meisten Fehler passieren nicht am Ende des Tests, sondern schon in den ersten Sekunden. Ausgangsposition, Handkontakt, Körpersprache, Tempo. Wenn das nicht stimmt, ist der Rest nur noch eine saubere aussehende Fehlmessung.

Die Grundmethodik ist klar beschrieben: Du positionierst dich hinter dem sitzenden Patienten, fixierst mit einer Hand das Schulterblatt, verhinderst damit dessen Aufwärtsrotation, bringst den Arm passiv in Innenrotation und führst ihn dann in maximale Beugung. Positiv ist der Test, wenn der bekannte anteriore oder laterale Schmerz reproduziert wird. In deutschen Praxen scheitern laut der Beschreibung des Neer-Tests bei Physiotutors bis zu 15 % der Tests an mangelnder Patientenentspannung oder unzureichender Skapula-Fixation.
Wenn du die funktionelle Basis dazu noch einmal auffrischen willst, lohnt sich ergänzend ein Blick auf die Gelenke der Schulter, gerade um die Rolle der Skapulabewegung sauber einzuordnen.
Die Ausgangsposition sauber aufbauen
Ich bevorzuge im Unterricht fast immer den sitzenden Patienten. Nicht, weil Stehen falsch wäre, sondern weil du im Sitzen meist mehr Ruhe in den Schultergürtel bekommst. Du stehst hinter dem Patienten und schaffst erst einmal Kontakt. Nicht sofort ziehen, nicht hektisch korrigieren.
Achte auf drei Dinge:
- Der Schultergürtel ist frei zugänglich. Jacke halb ausziehen reicht oft nicht.
- Der Patient ist vorbereitet. Sag kurz, dass du den Arm passiv führst und er möglichst locker lassen soll.
- Du selbst stehst stabil. Wenn du während der Bewegung umgreifen musst, verlierst du Präzision.
Die Skapula fixieren, nicht nur berühren
Das ist der Kernpunkt. Viele legen die Hand an die Scapula, fixieren sie aber nicht wirklich. Damit erlauben sie eine Aufwärtsrotation und entschärfen die Provokation.
Deine führende Hand am Arm ist selten das Problem. Die andere Hand entscheidet über die Validität. Du musst die Scapula so kontrollieren, dass die Bewegung aus dem Glenohumeralgelenk kommt und nicht elegant über den Schultergürtel kompensiert wird.
Aus dem Alltag: Wenn der Test unerwartet wenig provoziert, prüfe zuerst deine Skapulafixation und erst danach die Theorie.
Die Bewegung passiv und ruhig führen
Der Arm wird in Innenrotation gebracht, klassisch mit nach unten zeigendem Daumen. Danach führst du die Schulter passiv in maximale Flexion. Nicht ruckartig, nicht sportlich, nicht mit Kraftdemonstration.
Worauf ich besonders achte:
- Tempo: Langsam genug, damit du Reaktion und Ausweichmuster siehst.
- Mimik und Körperspannung: Schmerzen kündigen sich oft an, bevor der Patient etwas sagt.
- Endbereich: Genau dort wird der Test häufig relevant. Wer zu früh stoppt, verpasst den entscheidenden Abschnitt.
Wann der Test wirklich positiv ist
Positiv ist nicht jede Unannehmlichkeit. Entscheidend ist die Reproduktion des bekannten Schmerzes. Wenn der Patient sagt, „ja, genau das ist mein Schmerz“, ist das klinisch wertvoller als ein blosses „zieht ein bisschen“.
Hilfreich ist oft die kurze Rückfrage direkt während der Bewegung: Ist das dein typischer Schmerz, und wo genau spürst du ihn? Damit zwingst du dich selbst zu präziser Interpretation statt zu einem simplen Ja-Nein-Befund.
Eine sinnvolle praktische Ergänzung ist die Wiederholung in Aussenrotation. So kannst du die Provokation besser einordnen, besonders wenn du Pathologien ausserhalb des subakromialen Komplexes mitdenken musst.
Das Testergebnis richtig deuten
Du sitzt in der Sprechstunde, der Neer-Test provoziert Schmerz, und jetzt kommt der Teil, an dem viele Befunde unsauber werden. Nicht bei der Durchführung, sondern bei der Deutung. Genau hier entscheidet sich, ob aus einem Provokationstest ein brauchbarer klinischer Hinweis wird oder nur ein vorschnelles Label.

Ein positiver Neer-Test spricht für eine schmerzhafte subakromiale Provokation im passenden Kontext. Er beweist keine einzelne Strukturdiagnose. Die publizierten Kennwerte schwanken deutlich, wie bereits früher im Artikel erwähnt. Für den Alltag heißt das vor allem eines. Du solltest den Befund nur zusammen mit Anamnese, Schmerzlokalisation, aktiver Funktion und den übrigen Schultertests werten.
Wer klinische Untersuchung und Bildgebung regelmäßig zusammenbringt, kennt dieses Muster. Der Test zeigt dir, dass eine Bewegung ein bekanntes Schmerzproblem reproduziert. Ob dahinter eher Bursa, Rotatorenmanschette, Bizepssehne oder eine andere Ursache steckt, klärst du erst im Gesamtbild. Wenn du Befunde später mit der Bildgebung abgleichen willst, hilft ein strukturierter Blick auf MRT-Bilder der Schulter richtig deuten.
Was Sensitivität und Spezifität im Alltag praktisch bedeuten
Für die Praxis reicht eine einfache Übersetzung. Ein empfindlicher Test eignet sich eher dazu, einen Verdacht aufzugreifen. Ein wenig spezifischer Test produziert auch bei anderen Schulterproblemen Schmerzen und taugt deshalb schlecht als alleinige Bestätigung.
Deshalb frage ich nach einem positiven Neer-Test immer sofort weiter. Ist es der gewohnte Schmerz? Wo genau sitzt er? Ab welchem Winkel beginnt er? Diese drei Angaben bringen dir oft mehr als ein bloß dokumentiertes „positiv“.
| Klinische Frage | Was der Neer-Test leisten kann | Was er nicht leisten kann |
|---|---|---|
| Liegt ein subakromialer Reizverdacht vor | Ja, als Provokationstest im passenden Kontext | Keine definitive Alleindiagnose |
| Lässt sich die Schmerzqualität reproduzieren | Ja, oft sehr gut | Keine sichere strukturelle Zuordnung |
| Reicht der Befund für eine Entscheidung allein | Nein | Dafür brauchst du Cluster, Funktion und Gesamtkontext |
Auf die Schmerzqualität kommt es an
Achte auf die Qualität des Schmerzes, nicht nur auf sein Auftreten. Ein typischer Befund ist der wiedererkennbare anteriore oder laterale Schulterschmerz im Endbereich der Flexion. Das ist klinisch deutlich brauchbarer als ein unscharfes Druckgefühl oder ein allgemeines „unangenehm“.
Posterior betonter Schmerz macht mich zurückhaltend. Dann passe ich die Arbeitshypothese an, statt den Befund mit Gewalt in ein subakromiales Muster zu pressen. Gerade im hektischen Alltag passiert dieser Fehler schnell.
Ein sauber negativer Test kann sehr hilfreich sein.
Er zwingt dich, andere Ursachen aktiver zu prüfen, etwa zervikale Mitbeteiligung, AC-Gelenk, glenohumerale Steife oder eine primär kraftabhängige Rotatorenmanschettenproblematik.
Kleine Modifikation, großer Unterschied
Die Wiederholung in Außenrotation kann die Einordnung schärfen. Verändert sich der Schmerzcharakter deutlich oder bleibt die Provokation aus, spricht das gegen eine vorschnelle Standarddeutung. Das ist keine Spielerei, sondern eine nützliche Zusatzinformation, besonders wenn Anamnese und Erstbefund nicht sauber zusammenpassen.
Mein Praxistipp für Studierende und junge Kolleginnen und Kollegen: Dokumentiere nicht nur „Neer positiv“, sondern kurz die Schmerzlokalisation, den Wiedererkennungswert und auffällige Abwehr oder Ausweichbewegungen. So wird aus einem Test ein verwertbarer klinischer Befund.
Neer Hawkins und Co – Tests sinnvoll kombinieren
Ein einzelner Schultertest ist selten überzeugend. Mehrere gut gewählte Tests, sauber durchgeführt und im richtigen Zusammenhang interpretiert, sind deutlich stärker. Genau deshalb gehört der Neer-Test in ein Test-Cluster und nicht auf einen diagnostischen Sockel.

Die AWMF-S2e-Leitlinie empfiehlt ausdrücklich die Kombination von Tests. Patienten mit positivem Neer-, Hawkins- und Jobe-Test erzielen in deutschen Studien signifikant bessere postoperative Ergebnisse nach arthroskopischen Eingriffen, mit Erfolgsraten von über 80 %. Die diagnostische Genauigkeit für Rotatorenmanschetten-Pathologien steigt dabei auf über 81 %, wie in der AWMF-Leitlinie zum subakromialen Impingement beschrieben.
Wie sich die Tests praktisch unterscheiden
Neer und Hawkins prüfen nicht einfach dasselbe mit anderem Namen. Beide provozieren, aber auf unterschiedliche Weise.
-
Neer-Test
Besonders nützlich, wenn du die passive Elevation unter kontrollierter Skapula als funktionelle Provokation beurteilen willst. -
Hawkins-Test
Praktisch oft schnell auslösbar und im direkten Vergleich hilfreich, wenn du den subakromialen Reizverdacht weiter verdichten möchtest. -
Jobe-Test
Bringt die Rotatorenmanschette stärker in den Fokus und ergänzt die Provokation um eine funktionelle Komponente.
Wann die Kombination wirklich stark wird
Die Qualität steigt nicht durch blosses Addieren von Namen, sondern durch unterschiedliche Blickwinkel auf dasselbe klinische Problem. Ein positiver Neer-Test plus unauffällige ergänzende Tests ist etwas anderes als ein konsistent positives Muster über mehrere Verfahren.
Ich würde es so zuspitzen: Ein einzelner positiver Test macht dich aufmerksam. Ein passendes Cluster macht dich sicherer.
Klinischer Merksatz: Wenn Neer, Hawkins und Jobe in dieselbe Richtung zeigen, wird dein Befund belastbarer. Wenn sie auseinanderlaufen, musst du genauer hinschauen statt lauter werden.
Was nicht gut funktioniert
Weniger hilfreich ist es, wahllos viele Schultertests aneinanderzureihen. Das ermüdet den Patienten, verwässert die Befundlage und erzeugt oft mehr Verwirrung als Klarheit. Besser ist eine kleine, gezielte Auswahl mit sauberer Technik und konsequenter Interpretation.
Gerade in Ausbildungssituationen lohnt es sich, lieber drei Tests exzellent zu beherrschen als acht halbwegs. Für den neer test schulter gilt das ganz besonders. Er gewinnt erst im Verbund seine echte klinische Stärke.
Häufige Fehler vermeiden und professionell dokumentieren
Wenn der Neer-Test im Alltag unzuverlässig wirkt, liegt das oft nicht am Test selbst, sondern an der Ausführung. Viele Befunde werden im Grunde schon während der Durchführung verwässert. Deshalb lohnt sich eine nüchterne Fehlerliste mehr als jede romantische Lehrbuchbeschreibung.
Die häufigsten Fehler in der Praxis
Einige Probleme sehe ich immer wieder. Sie sind banal, aber folgenreich.
-
Skapula nur kontaktierend statt fixierend
Das ist der Klassiker. Der Untersucher meint, er stabilisiere, tatsächlich rotiert die Scapula frei mit. Der Test verliert damit seine Aussagekraft. -
Der Patient arbeitet aktiv mit
Manche heben unbewusst mit, manche spannen aus Angst an. Dann testest du keine saubere passive Provokation mehr. -
Zu schnelle Endbewegung
Wer den Arm zügig bis oben führt, übergeht den Schmerzaufbau und erkennt weder Ausweichmuster noch die exakte Schmerzprovokation. -
Jeder Schmerz wird als positiv gewertet
Klinisch relevant ist die Reproduktion des bekannten Schmerzes, nicht irgendein unspezifisches Ziehen. -
Fehlende Seitenvergleichslogik
Ohne Vergleich verlierst du ein wichtiges Gefühl für Bewegungsqualität, Endgefühl und Reaktionsmuster.
So wird die Durchführung verlässlicher
Ich rate jüngeren Kolleginnen und Kollegen oft zu einem einfachen Ablauf, den du innerlich immer gleich abrufst.
| Prüfschritt | Worauf du achtest | Typischer Gewinn |
|---|---|---|
| Vorbereitung | Patient informiert, Schulter frei, Spannung reduziert | Bessere Mitarbeit |
| Fixation | Scapula wirklich kontrolliert | Weniger Ausweichbewegung |
| Bewegung | Passiv, langsam, in Innenrotation | Sauberere Provokation |
| Rückfrage | Bekannter Schmerz, genaue Lokalisation | Präzisere Interpretation |
| Dokumentation | Seite, Schmerzort, Reproduktion, Besonderheiten | Verlauf gut vergleichbar |
Wie du knapp und professionell dokumentierst
Die Dokumentation muss nicht lang sein. Sie muss klar sein. Vermeide vage Formulierungen wie „Schultertest positiv“. Das hilft dir im Verlauf nicht und Kollegen noch weniger.
Besser sind Einträge wie diese:
- Neer-Test rechts positiv, Reproduktion des bekannten anterolateralen Schmerzes bei passiver Flexion unter Skapulafixation.
- Neer-Test links negativ, keine Reproduktion des Leitschmerzes.
- Neer-Test rechts fraglich, diffuse Endlagenschmerzen ohne typischen Wiedererkennungseffekt, ergänzende Tests zur weiteren Einordnung durchgeführt.
Wenn du zusätzlich Besonderheiten notierst, wird der Verlauf deutlich aussagekräftiger. Zum Beispiel fehlende Entspannung, auffällige Ausweichbewegungen oder abweichende Schmerzangaben.
Gute Dokumentation zeigt nicht nur das Ergebnis. Sie zeigt, wie belastbar das Ergebnis war.
Was Studierende oft unterschätzen
Die Qualität deiner Schulteruntersuchung hängt nicht an der Eleganz deiner Handgriffe allein. Sie hängt daran, ob du den Test reproduzierbar durchführen, kritisch bewerten und sauber dokumentieren kannst. Genau das macht aus einer geübten Bewegung einen klinischen Befund.
Und noch etwas: Wenn du den Befund dem Patienten kurz und ruhig erklären kannst, gewinnst du fast immer. Nicht, weil du damit „besser verkaufst“, sondern weil Klarheit Vertrauen schafft. Das gehört zur Professionalität dazu, genauso wie Technik und Dokumentation.
Wenn du deine Praxis, deinen Behandlungsraum oder einen Schulungsbereich visuell genauso präzise aufstellen willst wie deine klinische Untersuchung, lohnt sich ein Blick auf Animus Medicus. Dort findest du wissenschaftlich gestaltete Anatomie-Kunst für Medizin und Therapie, passend für Praxisinhaber, Physiotherapien, Kliniken und Ausbildung. Für Praxen ist eine Rechnung möglich, dazu kommen kostenloser Versand in DE, 30 Tage Rückgaberecht und eine 100% Zufriedenheitsgarantie.