
Ekg richtig anlegen so gelingt jede ableitung auf anhieb
Stell dir eine hektische Notaufnahme vor. Ein Patient kommt mit akuten Brustschmerzen rein, und jetzt muss alles schnell gehen. Das EKG ist der erste und wichtigste Schritt, aber eine einzige falsch platzierte Elektrode kann das gesamte Bild verzerren. Im schlimmsten Fall führt das zu einer fatalen Fehldiagnose. Um ein EKG richtig anlegen zu können, ist absolute Präzision gefragt – es ist die Basis für jede fundierte kardiologische Entscheidung.
Warum ein perfekt angelegtes ekg diagnosen rettet
Dieser Guide startet nicht mit grauer Theorie, sondern direkt in der Praxis, so wie du sie aus deinem klinischen Alltag kennst. Jede Sekunde zählt, und die Qualität deiner EKG-Ableitung kann über Leben und Tod entscheiden. Eine simple Vertauschung der Elektroden V1 und V2 kann zum Beispiel einen Vorderwandinfarkt vortäuschen, wo gar keiner ist – oder, noch schlimmer, einen echten übersehen lassen.
Die bedeutung des goldstandards
Das standardisierte 12-Kanal-EKG ist nicht umsonst der unangefochtene Goldstandard in der Kardiologie. Es liefert uns eine umfassende, quasi dreidimensionale Ansicht der elektrischen Herzaktivität. Damit lassen sich blitzschnell eine ganze Reihe von lebensbedrohlichen Zuständen aufdecken.
Dazu gehören vor allem:
- Herzinfarkte: Wir können nicht nur sehen, dass etwas passiert, sondern auch, wo und wie groß der Schaden ist.
- Herzrhythmusstörungen: Von einem harmlosen Stolpern bis hin zu gefährlichen ventrikulären Tachykardien ist alles dabei. Hier erfährst du zum Beispiel mehr darüber, was Kammerflimmern ist und wie es im EKG aussieht.
- Elektrolytstörungen: Manchmal zeigt das EKG Veränderungen, die auf kritische Ungleichgewichte im Körper hinweisen, lange bevor andere Symptome auftreten.
Die bewährte 12-Kanal-Technik – mit zehn Elektroden, vier an den Extremitäten und sechs am Brustkorb – hat sich einfach als die Methode mit der größten Aussagekraft durchgesetzt. Das Ziel ist eine saubere Aufzeichnung, die eine Herzfrequenz zwischen 60 und 90 Schlägen pro Minute als Normwert ansieht.
Ein präzise angelegtes EKG ist kein optionaler Schritt, sondern das Fundament, auf dem die gesamte kardiologische Diagnostik aufbaut. Fehler hier können sich durch die gesamte Behandlungskette ziehen.
Diese grundlegende Fähigkeit souverän zu beherrschen, macht den Unterschied zwischen Sicherheit und Unsicherheit in deinem Job aus. Dieser Artikel ist dein Begleiter, um jede Ableitung souverän und fehlerfrei durchzuführen. Damit du immer die bestmögliche Grundlage für deine Entscheidungen hast.
Die Vorbereitung, die den Unterschied macht
Bevor auch nur eine einzige Elektrode die Haut deines Patienten berührt, legst du bereits den Grundstein für eine präzise Diagnose. Die Qualität deiner Ableitung entscheidet sich oft schon in den Minuten vor der eigentlichen Messung. Ein gutes EKG beginnt nämlich nicht erst beim Aufkleben der Elektroden, sondern bei der Kommunikation mit dem Patienten und der sorgfältigen Vorbereitung des Materials. Nur so stellst du sicher, dass du am Ende ein sauberes, wirklich aussagekräftiges Signal erhältst.
Erst der Mensch, dann die Technik: Die richtige Atmosphäre schaffen
Dein größter Feind für eine störungsfreie EKG-Kurve ist ein nervöser Patient. Muskelzittern, Anspannung und eine schnelle, flache Atmung führen unweigerlich zu Artefakten, die dir die Auswertung erschweren. Nimm dir also einen Moment Zeit, um dem Patienten den Ablauf ganz ruhig zu erklären.
Schon eine einfache Ansage wie: „Ich werde jetzt einige Elektroden an Ihrem Oberkörper und an Armen und Beinen befestigen. Das ist völlig schmerzfrei. Versuchen Sie bitte, während der kurzen Messung ganz entspannt zu liegen und nicht zu sprechen“ kann Wunder wirken und die Anspannung lösen.
Sorge außerdem dafür, dass die Umgebung passt:
- Raumtemperatur: Ein kühler Raum kann zu Muskelzittern führen. Eine angenehme, warme Umgebung hilft dem Patienten, sich wirklich zu entspannen.
- Lagerung: Achte darauf, dass der Patient bequem und flach auf dem Rücken liegt. Die Arme und Beine sollten locker neben dem Körper liegen und auf keinen Fall überkreuzt sein.
- Störquellen: Bitte den Patienten, sein Smartphone kurz beiseitezulegen. Elektrische Geräte in unmittelbarer Nähe können zu Interferenzen führen – dem typischen 50-Hz-Netzbrummen, das jeder kennt.
Hautvorbereitung für optimalen Kontakt
Die Haut ist eine natürliche Barriere für elektrische Signale. Um den Hautwiderstand zu minimieren und eine erstklassige Leitfähigkeit zu garantieren, ist eine gute Vorbereitung der Klebestellen das A und O. Fett, Schweiß, Haare oder trockene Hautschüppchen können das EKG-Signal erheblich stören oder sogar unbrauchbar machen.
Ein häufiger Fehler ist es, die Haut nur schnell zu desinfizieren. Alkoholtupfer entfetten zwar, erhöhen aber gleichzeitig oft den elektrischen Widerstand. Besser ist es, die Haut an den vorgesehenen Stellen mit einer trockenen Kompresse oder einem speziellen Abrasiv-Pad leicht anzurauen. Das entfernt abgestorbene Hautzellen und regt die Durchblutung an, was die Leitfähigkeit verbessert.
Bei starker Behaarung führt kein Weg an einer kurzen Rasur vorbei. Sonst bekommen die Elektroden keinen ausreichenden Hautkontakt und du kämpfst mit einem instabilen Signal.
Praxistipp: Verwende immer frische, gut haftende Elektroden. Abgelaufene oder schlecht gelagerte Elektroden haben oft ein ausgetrocknetes Gel. Das führt nicht nur zu einer miesen Signalqualität, sondern auch zu unnötigen Wiederholungen der Messung, was für alle Beteiligten frustrierend ist.
Checkliste für das Material
Nichts ist störender, als während des Anlegens festzustellen, dass etwas fehlt oder nicht funktioniert. Bereite deinen Arbeitsplatz vor, damit alles griffbereit ist und du zügig und professionell arbeiten kannst.
Deine Material-Checkliste für einen reibungslosen Ablauf:
- Funktionsfähiges 12-Kanal-EKG-Gerät
- Passendes Patientenkabel (check die Kontakte!)
- 10 EKG-Elektroden (Klebe- oder Saugelektroden)
- Kontaktspray oder -gel (besonders bei Saugelektroden unerlässlich)
- Tupfer oder Kompressen zur Hautreinigung
- Einmalrasierer für den Fall der Fälle
- Papier und Stift zur Dokumentation (falls nicht rein digital gearbeitet wird)
Mit dieser systematischen Vorbereitung eliminierst du die häufigsten Fehlerquellen schon im Vorfeld. So schaffst du die besten Voraussetzungen für eine perfekte Ableitung, auf deren Grundlage du verlässliche Diagnosen stellen kannst.
So sitzen die extremitätenableitungen nach dem ampelschema bombenfest
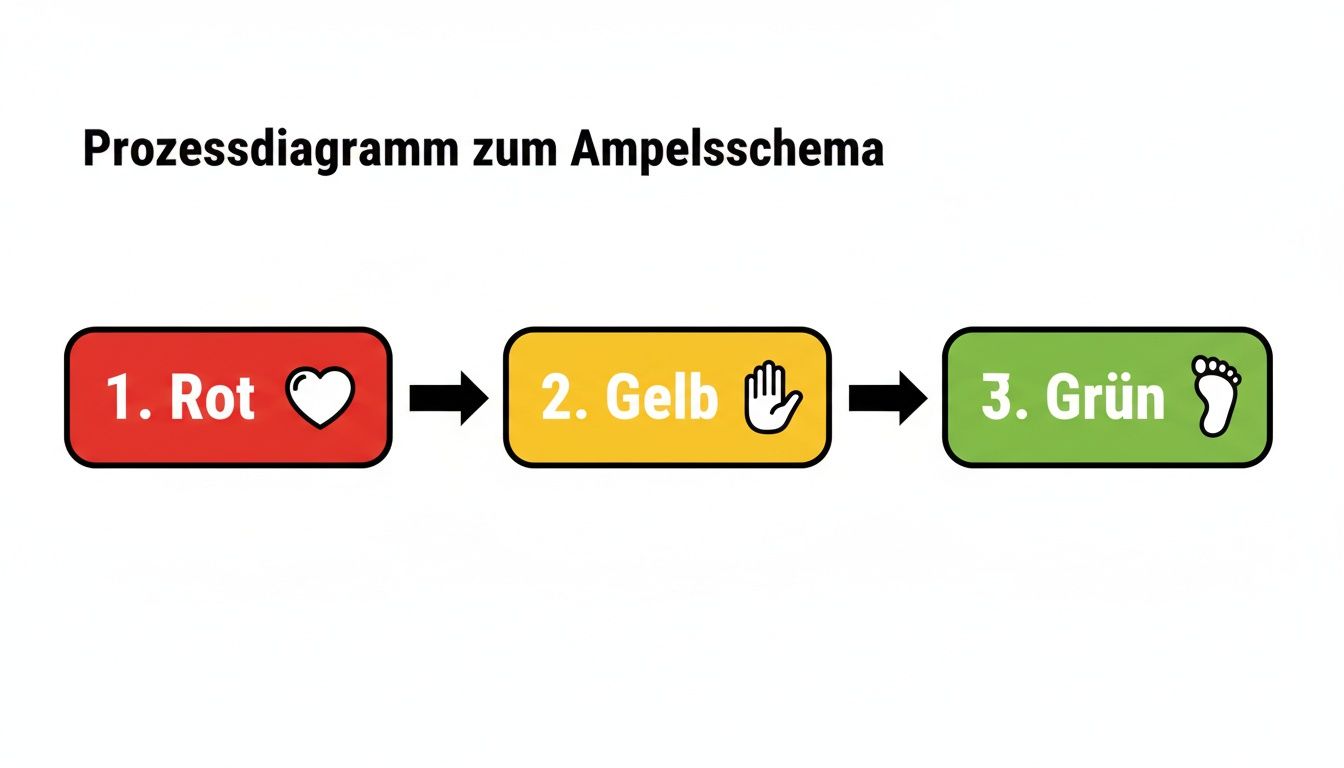
Die vier Elektroden an Armen und Beinen sind das A und O für ein gutes EKG. Ohne sie geht gar nichts. Sie bilden die Basis für die ersten sechs von zwölf Ableitungen und verraten uns alles über die elektrische Herzachse in der Frontalebene. Damit hier von Anfang an alles glattläuft, hat sich das Ampelschema bewährt – eine simple, aber geniale Eselsbrücke, die wirklich jeder im Kopf behält.
Stell dir einfach vor, du fährst mit dem Auto an eine Ampel. Diese kleine gedankliche Hilfe reicht schon, um die Elektrodenfarben im Uhrzeigersinn korrekt zuzuordnen. Angefangen wird immer am rechten Arm des Patienten.
Das Ampelschema in der Praxis
Du startest also oben rechts und gehst einmal um den Körper herum. Mit den Ampelfarben im Hinterkopf ist die Reihenfolge absolut logisch und kinderleicht:
- Rot (R): Kommt an den rechten Arm, am besten an die Innenseite des Handgelenks. Rot ist die erste Station, bevor du über die Ampel fährst.
- Gelb (L): Folgt an den linken Arm, ebenfalls an die Innenseite des Handgelenks. Die Ampel springt auf Gelb.
- Grün (F): Jetzt geht's ans linke Bein (engl. foot), innen über dem Fußknöchel. Du hast grünes Licht und kannst losfahren.
- Schwarz (N): Zum Schluss das rechte Bein, auch hier innen über dem Knöchel. Schwarz ist die Neutral- bzw. Erdungselektrode und macht den Stromkreis komplett.
Warum gerade an den Hand- und Fußgelenken? Diese distale Positionierung ist der Goldstandard. Nur so bekommst du eine standardisierte Messung, die du auch mit früheren EKGs vergleichen kannst. Wenn du die Elektroden einfach weiter oben anbringst, zum Beispiel an der Schulter oder Hüfte, kann das schon die Darstellung der Herzachse verfälschen und im schlimmsten Fall zu einer Fehldiagnose führen.
Ein absoluter Klassiker unter den Anfängerfehlern ist das Vertauschen der Armelektroden. Wer rot und gelb verwechselt, produziert ein ganz typisches EKG-Bild: In Ableitung I sind plötzlich die P-Welle und der QRS-Komplex negativ. Das kann auf den ersten Blick aussehen wie eine Dextrokardie, also ein Herz, das auf der rechten Seite liegt. Ein kurzer, kritischer Blick auf die Ableitung I entlarvt diesen Patzer aber sofort.
Was tun in kniffligen Situationen? Praktische Tipps aus dem Alltag.
Klar, die Realität sieht nicht immer aus wie im Lehrbuch. Was machst du, wenn ein Patient eine Amputation hatte, dicke Verbände trägt oder so stark zittert, dass an den Handgelenken nichts zu holen ist?
Keine Panik. In solchen Fällen ist es absolut okay, die Elektroden weiter proximal zu kleben, also näher am Körperstamm. Das kann der Oberarm, der Oberschenkel oder der jeweilige Stumpf sein. Wichtig ist nur: Bleib symmetrisch! Klebe die Elektroden auf beiden Seiten auf exakt derselben Höhe, um das Ergebnis so wenig wie möglich zu verändern.
Ein weiterer Punkt, der oft unterschätzt wird, wenn es darum geht, ein sauberes EKG richtig anlegen zu können, ist das Kabelmanagement. Schau immer, dass die Kabel schön locker hängen und keinen Zug auf die Elektroden ausüben. Straff gespannte Kabel sind wie Antennen für Störungen – jede kleine Bewegung, jedes Muskelzittern wird sofort auf die Kurve übertragen und erzeugt hässliche Artefakte. Führe die Kabel am besten so zusammen, dass sie den Patienten kaum berühren und frei schwingen können. Das ist der einfachste Trick für eine stabile Nulllinie und eine glasklare Aufzeichnung.
Die Brustwandableitungen V1-V6 präzise lokalisieren
Nachdem die Extremitätenableitungen sitzen, kommt der Teil, der die größte Sorgfalt erfordert: die Platzierung der sechs Brustwandableitungen. Diese Ableitungen, auch Wilson-Ableitungen genannt, sind absolut entscheidend. Sie geben uns einen direkten Blick auf die elektrische Aktivität des Herzens in der Horizontalebene, und eine exakte Positionierung ist hier kein Luxus, sondern pure Notwendigkeit.
Schon eine Verschiebung um nur einen Interkostalraum (ICR) nach oben oder unten kann das EKG-Bild drastisch verfälschen und zu Fehldiagnosen wie einem vorgetäuschten Herzinfarkt führen. Darum ist es so wichtig, die anatomischen Landmarken ganz genau zu ertasten.
Der Fahrplan entlang der Rippen
Der Schlüssel zum Erfolg ist ein systematisches Vorgehen. Am besten startest du immer am Angulus sterni, auch als Ludovici-Winkel bekannt. Das ist diese kleine, gut tastbare Kante am Brustbein, an der der zweite Rippenknorpel ansetzt. Direkt darunter findest du den zweiten Interkostalraum.
Von hier aus tastest du dich vorsichtig Rippe für Rippe nach unten, bis du im vierten ICR landest. Dieser Zwischenrippenraum ist deine Basis für die Elektroden V1 und V2.
- V1 (rot): Platziere die erste Elektrode im vierten ICR, direkt rechts neben dem Brustbein (parasternal). Diese Elektrode liefert uns wichtige Informationen über den rechten Ventrikel und das Septum.
- V2 (gelb): Die zweite Elektrode kommt spiegelbildlich im vierten ICR, aber auf der linken Seite des Brustbeins. V1 und V2 zusammen sind unser Fenster zur Vorderwand des Herzens.
Ein Klassiker unter den Fehlern ist es, V1 und V2 zu hoch, also im dritten ICR, zu kleben. Das provoziert oft eine rSR'-Konfiguration, die fälschlicherweise als inkompletter Rechtsschenkelblock durchgehen könnte. Nimm dir also die Zeit und finde ganz in Ruhe den vierten ICR.
Sobald V1 und V2 sicher platziert sind, machst du einen kleinen Sprung. Setze jetzt nicht direkt V3, sondern suche erst den Punkt für V4.
Die seitliche Ausdehnung von V4 bis V6
Die V4-Elektrode ist der nächste wichtige Ankerpunkt für die restlichen Ableitungen. Um sie zu finden, ziehst du eine gedachte Linie senkrecht von der Mitte des Schlüsselbeins nach unten – das ist die sogenannte Medioklavikularlinie.
- V4 (braun): Diese Elektrode wird im fünften ICR auf der linken Medioklavikularlinie platziert. In der Regel liegt sie direkt unter der Brustwarze.
- V3 (grün): Jetzt kommt V3 ins Spiel. Diese Elektrode wird exakt auf der halben Strecke zwischen V2 und V4 angebracht.
Die letzten beiden Elektroden, V5 und V6, folgen nun auf derselben horizontalen Höhe wie V4 und erweitern unseren Blick auf die linke Herzwand.
- V5 (schwarz): Platziere sie auf der vorderen Axillarlinie – also der gedachten Linie, die vom vorderen Rand der Achselhöhle senkrecht nach unten verläuft.
- V6 (lila): Die letzte Elektrode findet ihren Platz auf der mittleren Axillarlinie, die vom höchsten Punkt der Achselhöhle gerade nach unten zieht.
Die genaue Platzierung aller Brustwandableitungen ist das A und O, um ein unverfälschtes Bild der Herzaktivität zu bekommen. Eine solide Kenntnis der Topografie des Brustkorbs ist dabei unerlässlich. Das korrekte Anlegen eines EKG ist eine Fähigkeit, die Übung und Präzision erfordert, aber mit jedem Mal leichter von der Hand geht.
Häufige fehler und artefakte sicher erkennen und beheben
Mal ehrlich: Selbst bei größter Sorgfalt ist kaum ein EKG auf Anhieb perfekt. Störungen und Artefakte gehören im klinischen Alltag einfach dazu – sie sind eher die Regel als die Ausnahme. Entscheidend ist aber, diese Störsignale nicht nur zu erkennen, sondern ihre Ursache blitzschnell zu finden und abzustellen. Denn nur eine saubere, klare Kurve ist eine verlässliche Grundlage für deine Diagnose.
Ein verrauschtes oder unruhiges EKG kann viele Gesichter haben. Deine Aufgabe ist es, wie ein Detektiv die Hinweise in der Kurve zu deuten und die richtige Gegenmaßnahme einzuleiten. So sparst du dir unnötige Wiederholungen und damit wertvolle Zeit.
Muskelzittern von netzbrummen unterscheiden
Eines der häufigsten Probleme ist eine zittrige, unregelmäßige Nulllinie. Hier musst du genau hinschauen, um die Wurzel des Übels zu finden. Siehst du hochfrequente, eher unregelmäßige Ausschläge, handelt es sich meistens um Muskelzittern (Somatogramm).
Das passiert oft, wenn dem Patienten kalt ist, er angespannt oder nervös ist. Manchmal steckt auch eine neurologische Erkrankung wie Parkinson dahinter.
- Die Lösung: Sorge für eine ruhige, warme Umgebung. Decke den Patienten zu und bitte ihn, noch einmal tief durchzuatmen und sich ganz bewusst zu entspannen. Oft wirkt es schon Wunder, wenn Arme und Beine bequem gelagert werden.
Das genaue Gegenteil davon ist das 50-Hz-Netzbrummen. Dieses Artefakt erkennst du an einer sehr schnellen, absolut regelmäßigen und feinen Vibration der Nulllinie. Es sieht ein bisschen aus wie eine durchgehende Sägezahnlinie. Die Ursache sind hier elektrische Störquellen in der Nähe – zum Beispiel Smartphones, Lampen oder andere medizinische Geräte.
- Die Lösung: Schalte alle nicht benötigten elektrischen Geräte in der direkten Umgebung des Patienten aus oder entferne sie. Prüfe auch die Erdung des EKG-Geräts und achte darauf, dass die Ableitungskabel nicht parallel zu Stromkabeln verlaufen.
Ein einfacher Praxistipp: Wenn du unsicher bist, ob es Muskelzittern oder Netzbrummen ist, schau auf die Frequenz. Netzbrummen ist immer eine exakte 50-Hz-Welle, während Muskelzittern viel unregelmäßiger und langsamer ist.
Probleme durch schlechten elektrodenkontakt beheben
Eine weitere klassische Fehlerquelle ist ein mangelhafter Kontakt zwischen Elektrode und Haut. Das führt oft zu einer wandernden Nulllinie, bei der die gesamte EKG-Kurve langsam nach oben oder unten driftet. Manchmal siehst du auch plötzliche, riesige Ausschläge, die keinen physiologischen Grund haben.
Die Ursachen dafür sind so vielfältig wie der Klinikalltag selbst:
- Die Haut war nicht richtig vorbereitet (zu fettig, verschwitzt).
- Die Elektroden sind alt und das Gel ist eingetrocknet.
- Starke Behaarung verhindert den direkten Hautkontakt.
- Die Kabel ziehen an den Elektroden und lockern sie mit der Zeit.
Hier hilft nur eine systematische Kontrolle. Überprüfe den Sitz jeder einzelnen Elektrode. Drück sie sanft an und stell sicher, dass sie vollflächig auf der Haut klebt. Wenn du eine lockere Elektrode entdeckst, tausche sie direkt gegen eine neue aus. Achte auch darauf, dass alle Kabel locker und ohne Zug verlegt sind.
Ein guter Elektrodenkontakt ist das A und O, wenn du ein EKG richtig anlegen und interpretieren willst. Solche Störungen können nämlich gefährliche pathologische Veränderungen wie eine ST-Hebung oder -Senkung vortäuschen. Die korrekte Interpretation dieser EKG-Veränderungen ist entscheidend – in unserem Artikel über Kalium im Blut erfährst du mehr darüber, welchen Einfluss Elektrolyte auf das EKG haben können.
Wenn Standard nicht mehr reicht: EKG-Anlage in besonderen Situationen
Der klinische Alltag hält sich selten an die Idealbedingungen aus dem Lehrbuch. Nicht jeder Patient passt ins Schema F, und genau hier zeigt sich deine wahre Professionalität. Situationen wie die EKG-Anlage bei Kindern, stark übergewichtigen Patienten oder im Rahmen eines Langzeit-Monitorings fordern uns heraus. Sie verlangen Anpassungsfähigkeit und spezifisches Wissen, um trotzdem eine aussagekräftige Diagnostik zu gewährleisten.
Diese besonderen Herausforderungen zu meistern, bedeutet, über den Tellerrand der täglichen Routine hinauszuschauen. Es geht darum, anatomische Gegebenheiten neu zu bewerten und die eigene Technik flexibel anzuwenden, ohne dabei die diagnostische Qualität aufs Spiel zu setzen.
Fingerspitzengefühl gefragt: EKG bei Kindern und adipösen Patienten
Ein EKG richtig anlegen bei Kindern erfordert eine ruhige Hand und viel Geduld. Der Brustkorb ist kleiner, die Rippen liegen viel enger beieinander und die Haut ist natürlich empfindlicher. Hier musst du oft zu kleineren pädiatrischen Elektroden greifen, einfach um eine Überlappung zu vermeiden. Die anatomischen Landmarken sind zwar dieselben, aber das Ertasten der Zwischenrippenräume kann schon mal zur kniffligen Aufgabe werden.
Bei stark adipösen Patienten stellt sich eine ganz andere Herausforderung: die anatomischen Orientierungspunkte überhaupt erst zu finden. Das Brustbein und die Rippen sind oft von einer dicken Gewebeschicht überlagert, was die Platzierung erschwert.
Hier helfen ein paar Tricks aus der Praxis:
- Bestimmt tasten: Nutze deine Fingerspitzen und dringe mit sanftem, aber festem Druck durch das Gewebe zu den Knochenstrukturen vor. Manchmal muss man sich den Weg erst bahnen.
- Patientenposition anpassen: Ein leichtes Anheben des Oberkörpers kann schon Wunder wirken. Dadurch verlagert sich das Gewebe etwas und die Rippen werden oft besser zugänglich.
- Brust anheben: Bei Patientinnen musst du die Brust eventuell sanft anheben, um die Elektroden V4 bis V6 korrekt im fünften Interkostalraum platzieren zu können.
Auf lange Sicht: Langzeit-EKG und Monitoring
Beim Langzeit-EKG oder dem Monitoring auf der Intensivstation geht es nicht nur um die perfekte Platzierung im ersten Moment. Vielmehr zählen hier die Haltbarkeit und Signalqualität über viele Stunden oder sogar Tage. Die Hautvorbereitung ist hier noch entscheidender, um Irritationen vorzubeugen und eine dauerhaft gute Haftung zu sichern.
Statt der Standard-Platzierung kommen hier oft modifizierte Ableitungen nach Mason-Likar zum Einsatz. Dabei werden die Extremitätenelektroden am Rumpf befestigt. Dieser Kniff reduziert Bewegungsartefakte ganz erheblich, was besonders bei mobilen Patienten Gold wert ist.
Aus der Praxis: Die sichere Fixierung der Elektroden ist das A und O. Nutze hypoallergene Pflaster oder spezielle Fixiernetze, damit die Elektroden auch bei Bewegung oder Schwitzen an Ort und Stelle bleiben und die Kabel gut gesichert sind.
Eine Sonderform ist das Belastungs-EKG, das natürlich unter ärztlicher Aufsicht stattfindet. Für die professionelle Durchführung gelten in Deutschland strenge Qualifikationsanforderungen. So müssen Ärzte nachweisen, dass sie mindestens 100 Belastungs-EKGs pro Jahr begleitet haben, um die nötige Erfahrung sicherzustellen. Die Untersuchung selbst dauert etwa 15 Minuten. Dabei wird während der Belastung alle zwei Minuten und danach für mindestens fünf Minuten alle ein bis zwei Minuten eine Aufzeichnung gemacht, wie die Leitlinien der DGK festhalten. Mehr dazu findest du in den Qualitätsanforderungen im EKG.
Die Schönheit der menschlichen Anatomie ist die Grundlage all dieser Techniken. Bei Animus Medicus findest du kunstvolle Darstellungen, die deine Faszination für den Körper jeden Tag aufs Neue entfachen. Entdecke unsere einzigartigen Anatomie-Poster und Accessoires auf https://animus-medicus.de.









